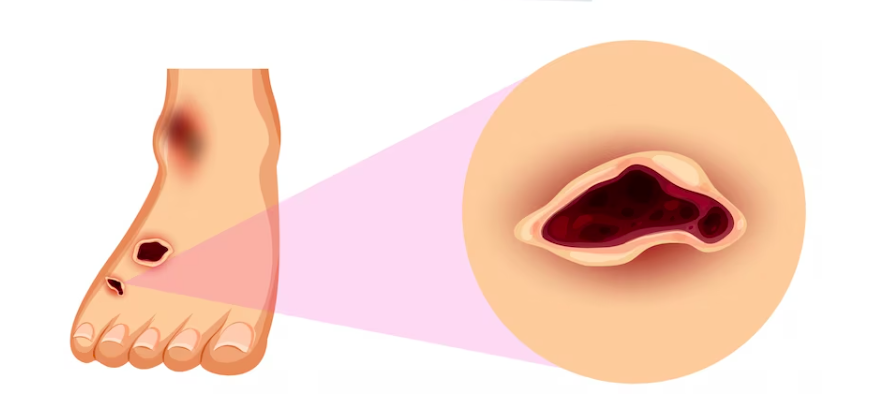
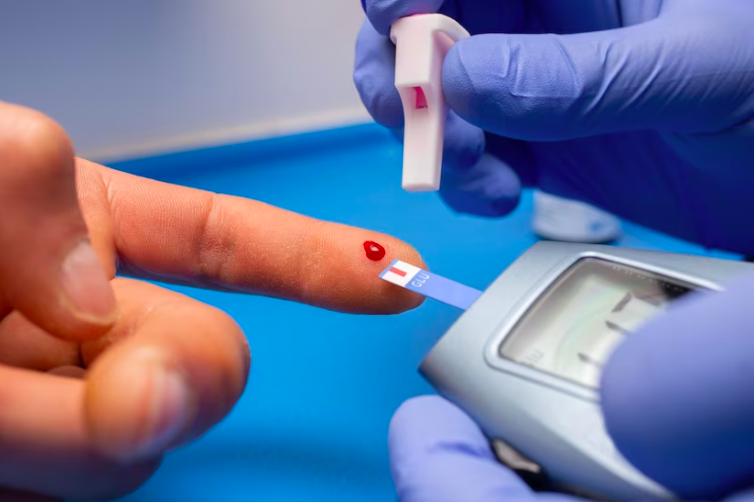
Retinopatia diabetica, rischio inferiore con le tecnologie per il diabete di tipo 1
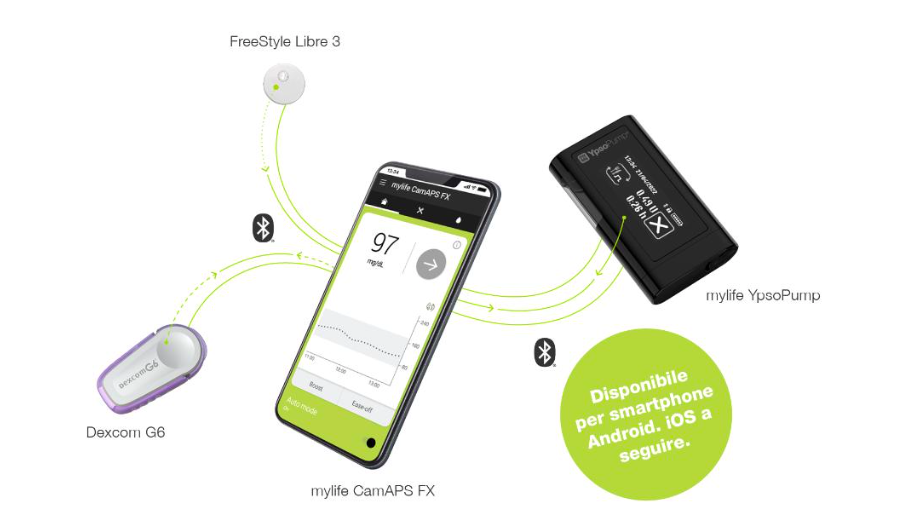
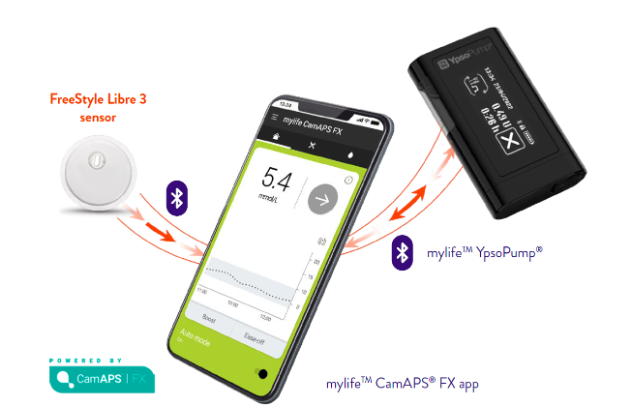
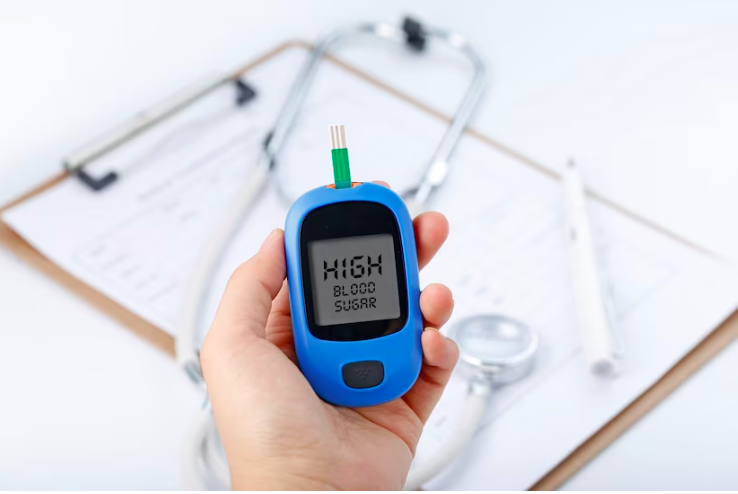
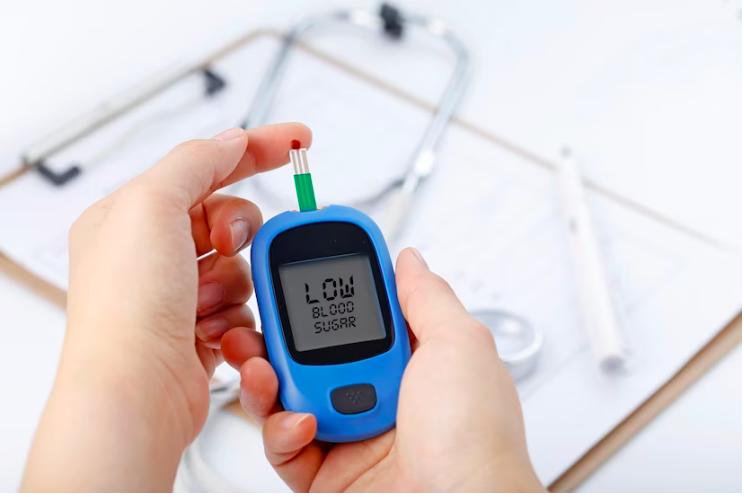
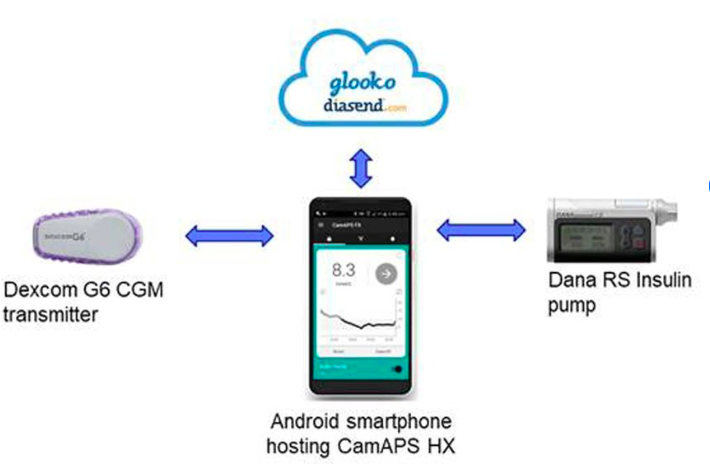
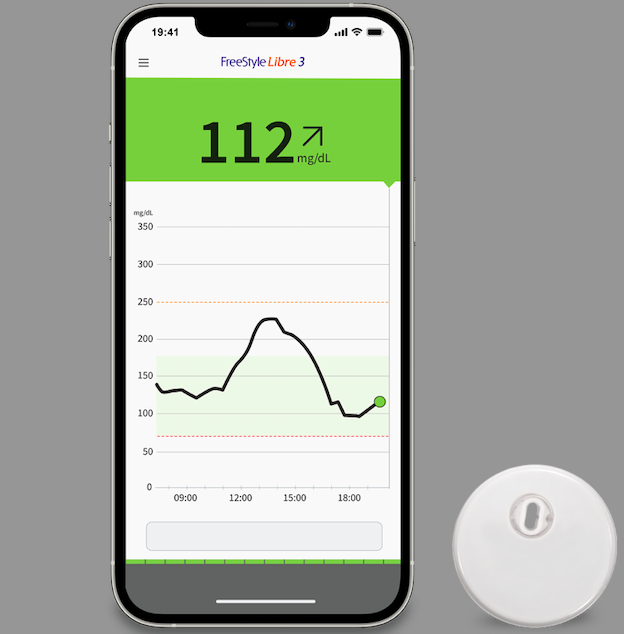
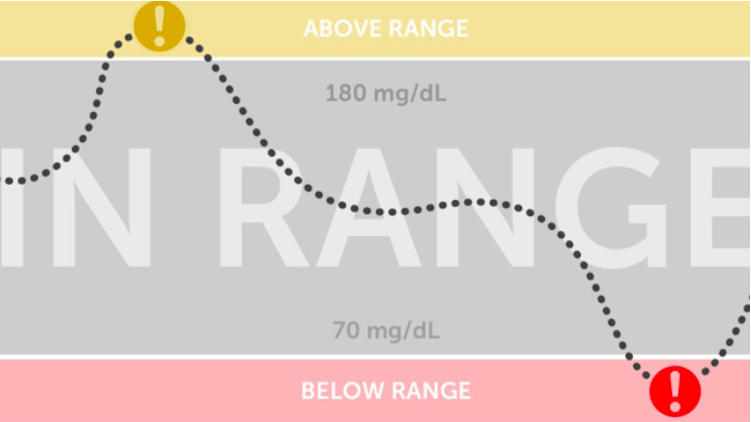
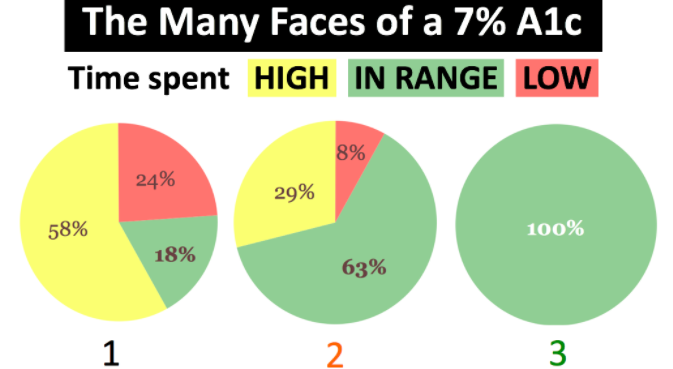
Negli adulti affetti da diabete tipo 1 l’utilizzo dei dispositivi di monitoraggio del glucosio riduce il rischio di sviluppare la retinopatia diabetica, grazie a un maggior tempo trascorso dai pazienti nell’intervallo glicemico corretto
Continua a leggere